
仙台市立病院 内科医長兼人工透析
室長 秋 保 直 樹 先生
とき:平成17年8月18日 午後1時30分
ところ:仙台市急患センター・仙台市医師会館2階ホール
1. 脱水とは?
一般的には 「身体の中の水が足りなくなること」 ですが、 医学的には水 (H2O) だけではなく、 それに溶け込んでいるナトリウムやカリウムなどの塩類が大事で、 それらが足りなくなることも重大な影響を及ぼします。
水そのものが足りない水欠乏の場合は口渇や舌の乾燥などの症状が表れますが、 塩分がたりない場合は倦怠感や低血圧、 筋肉痙攣などが症状として出てきます。
脱水の原因は、 水分や塩類が身体から失われることによりますが、 いろいろな場合があります。 例えば、 表1のように考えることができます。
2. 不感蒸泄とは?……感じられない蒸泄?
表1に不感蒸泄という耳慣れない言葉がありますがこれについて説明します。

感ずることのできない蒸泄 (蒸発) という意味ですが、 皮膚表面からの水蒸気や、 呼気中に失われる水分で、手をガラスにあてていると手の周囲が白く曇ることや、 呼気を冷たいガラスに吹きかけると曇ることでその存在がわかります。
この量は体温、 気温、湿度、 体の大きさなどに左右され、 成人では600~900ml/日くらいといわれています。 これに対して感ずることのできる蒸泄は、可感蒸泄といい汗のことです。 汗の量は、 気温のほか運動や精神的状態などによって変化します。
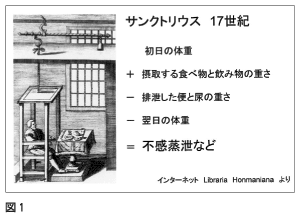
17世紀にサンクトリウスという人が実験で一日の不感蒸泄量の測定法をしたという挿絵 (図1) を、 インターネットでみることができます。
3. 脱水を避けるためには?
一日の水の収支を考えますと、 まず支出として、 不感蒸泄700ml、 糞便100ml、 尿を1200ml とした場合、 2000ml/日となります。 収入としては、 食物の水分600ml、 燃焼水 (代謝水) 200ml に飲料水1200ml で、 収支0ml となります。 水分量だけを考えた場合、 食事以外に1.2リットルくらい必要で最低でも1リットルは飲まなければならないことになります。
通常の生活では上記のように水分の補充に気をつけていればいいのですが、 下痢や嘔吐、 発熱などの病的状態や、 高温、 汗をたくさんかく運動時などは、 それに加えて、 失われる水分、 塩分などを補わねばなりません。
4. ペットボトル症候群とは?
飲む水分は何でもいいかというと、 糖尿病の患者さんでは、 甘い清涼飲料水は非常に危険です。のどが渇いたときにペットボトルなどで甘いものを飲むと血糖がさらに上がり、 浸透圧利尿により多尿となり、 さらにのどが渇くことになります。そこでまた甘いものを飲むとどんどん血糖が上昇し悪循環に陥ることがあり、 ついには糖尿病性昏睡で倒れるというようなことが起こります。 これを「ペットボトル症候群」 とよんでおります。 水分を飲むことで脱水が改善せず逆に悪化しうることに注意が必要です。
5. 汗をかいた後のビールがうまい?
アルコールを含む飲み物も注意が必要です。 アルコールには利尿作用があり、 飲むことでむしろ脱水になってしまいます。 これは、アルコールを飲むと抗利尿ホルモンが抑えられ、 飲んだ量よりも多く尿が出て脱水になるためです。 二日酔いの日の喉の渇きはその表れです。
6. 腎前性腎不全とは?
腎臓の働きが悪くなり尿が出なくなってしまうことを 「腎不全」 といいますが、 その中に腎前性腎不全という病気があります。腎臓の血液の流れの低下が原因ですが、 長く続くと腎実質性腎不全といって、 腎臓そのものが悪くなってしまうことがあります。 原因としては、心臓の機能低下、 循環血液量の低下 (出血、 脱水など)、 降圧剤などの薬物などがあります。脱水で腎臓が悪くなり腎不全にもなりうることに注意が必要です。
7. 熱中症とは?
「熱(ねつ)に中(あた)る」 ことで、 高温や高湿度の環境下で起こる全身の障害の総称です。スポーツや仕事での運動が重大な影響を及ぼします。
①発汗などによる体内電解質の不足による熱痙攣。
②体内の水分不足による熱疲労。
③高温の環境下で体温調節機能が破綻し、 異常な体温上昇、 意識障害が出現しショックや臓器障害にて死亡しうる熱射病にわけられますが、
詳細は、インターネットで 「環境省熱中症保健指導マニュアル」 で見ることができます。
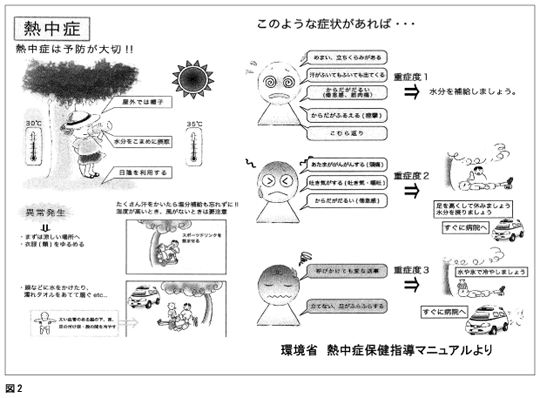
一般向けのパンフレットとして図2があります。 熱中症は予防が重要であり、 脱水の予防に十分な配慮が必要です。
8. 市立病院での脱水の患者さんは?
仙台市立病院での脱水の患者さんはどのくらいいるかといいますと、 2004年に救命救急センターを受診した患者さん1万4200人中、脱水と診断名をつけた患者さんは、 560人 (4%) でした。 しかしながら、 発熱による不感蒸泄の増加、 下痢や嘔吐による体液の喪失、腹痛などによる水分や食事摂取不能など、 いろいろな疾患で脱水はよく起こり、実際にはもっともっとたくさんの患者さんが脱水になっていると思われます。
不感蒸泄のため、 何もしなくても水分を補給しなければ簡単に脱水になってしまうことが重要です。
一方、 熱中症の患者さんは17人 (0.1%) でした。 図3は、 年次別の患者数の比較ですが、 地球温暖化のためか、 年々増加しております。 これは日本全体でも熱中症死亡者数が増えてきていることと一致しております。
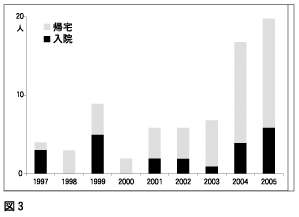
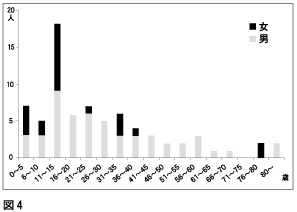
図4は年齢別、 性別の比較ですが、 15歳以下のいわゆる小児科の患者さんと高齢者には男女差がなく、その中間の年齢では男性の患者さんが多くなっております。 小児の中でも、 10~15歳のお子さんの熱中症が多く、スポーツとの関連に注意が必要と思われます。
日本全体では、 乳児と高齢者の死亡が多くなっており、 脱水に対する抵抗力の無い方が亡くなられているようです。
9. 脱水についてのまとめ
①いろいろな病気や状態で脱水はおこり、 腎機能の悪化を招くこと。
②不感蒸泄があるため、 じっとしているだけで脱水になること。
③失ったものを補給することが大事。
④熱中症には十分注意し、 こまめに水分をとり、 熱さを防ぐこと。
⑤食事以外に最低でも一日1リットルの水分を摂ること。